CONCEPTO BÁSICO:
Es una Lesión en la que el núcleo pulposo del disco intervertebral se desplaza hacia la raíz nerviosa, la presiona y
produce lesiones neurológicas derivadas de esta lesión. Las mas Comúnes suelen ser entre los segmentos Lumbares L4-L5 ó L5-S1 Provocando la llamada "Ciática" o "Lumbalgia" Aunque tambien pueden aparecer entre C6-C7 Pueden ser contenidas (solo deformación, también llamada protrusión discal) o con
rotura.
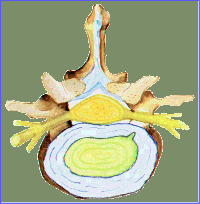
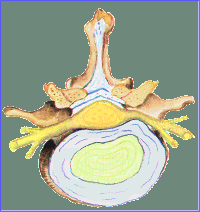
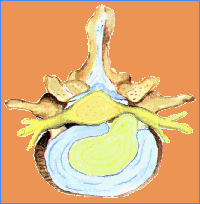
¿Qué es el Disco Intervertebral?
El disco intervertebral es una estructura situada entre dos vértebras
adyacentes a nivel tanto cervical como dorsal y lumbar. Está compuesto
por dos partes: una parte central denominada núcleo pulposo: una gelatina transparente compuesta de un 88% de agua y mucopolisacáridos , que lo rodea una estructura fibrosa denominada anillo fibroso: compuesta por capas concéntricas. Su función es amortiguar las cargas y estabilizar el movimiento entre dos vértebras.
Comportamiento del Disco Intervertebral
- Elongación axial: los cuerpos vertebrales se separan, lo que
aumenta el grosor del disco y disminuye su anchura, mientras que la
tensión de las fibras del anillo aumenta. El núcleo adquiere una forma
más esférica. La elongación disminuye la presión interior del núcleo.
- Compresión: Las cargas de compresión son transmitidas de la placa terminal de una vértebra a la placa terminal de la vértebra inferior a través de los elementos intermedios: el núcleo pulposo y el anillo fibroso. Al aplicar la carga (Flecha verde) se desarrolla, por tanto, una presión en el interior del núcleo que empuja las estructuras circundantes alejándolas del mismo (Flechas Azules). Esta presión, en definitiva, aplasta y ensancha el disco, aplana el núcleo aumentando su presión interna de manera notable, y empuja radialmente al anillo fibroso.
- Momentos Flexo-Extensión: los momentos flectores de flexión provocan tensiones de tracción en las fibras posteriores del disco y compresión en las fibras anteriores. En la flexión, por tanto, la vértebra superior se desliza hacia delante, el espacio intervertebral disminuye en el borde anterior y el núcleo se desplaza hacia atrás de modo que se sitúa sobre las fibras posteriores del anillo, aumentando la tensión del mismo. En la extensión provocan el efecto contrario: la vértebra superior se desplaza hacia atrás, el espacio intervertebral disminuye hacia atrás y el núcleo se proyecta hacia delante, de modo que se desplaza hacia las fibras anteriores del anillo. En la inflexión lateral la vértebra superior se inclina hacia el lado de la inflexión,por lo que el núcleo se ve desplazado hacia el lado de la convexidad de la curva. En resumen,en la parte cóncava de la curva el disco estará sometido a compresión, presentado tendencia a protruir y expandirse radialmente, y en la parte convexa estará sometido a tracción y tendrá tendencia a contraerse.
- Torsión: originadas cuando el tronco gira sobre su eje longitudinal respecto a la pelvis. En este movimiento de rotación axial las fibras del anillo cuya oblicuidad se opone al sentido del movimiento de la rotación se tensan, y las fibras cuya oblicuidad es inversa se distienden. El núcleo está fuertemente comprimido y su tensión interna aumenta proporcionalmente con el grado de rotación.
- Cizallamiento: Está ligada al movimiento de flexión del tronco y es mayor cuanto mayor es la inclinación el núcleo se desplaza al lado opuesto de la misma. Durante las actividades de la vida diaria, el disco se carga de una manera compleja y normalmente se somete a una combinación de compresión, flexión y torsión.
- Compresión: Las cargas de compresión son transmitidas de la placa terminal de una vértebra a la placa terminal de la vértebra inferior a través de los elementos intermedios: el núcleo pulposo y el anillo fibroso. Al aplicar la carga (Flecha verde) se desarrolla, por tanto, una presión en el interior del núcleo que empuja las estructuras circundantes alejándolas del mismo (Flechas Azules). Esta presión, en definitiva, aplasta y ensancha el disco, aplana el núcleo aumentando su presión interna de manera notable, y empuja radialmente al anillo fibroso.
El núcleo soporta el 75% de las fuerzas de compresión y el anillo un25% lo que quiere decir que en una presión de 20 Kg se distribuye en 15Kg sobre el Núcleo y 5Kg sobre el Anillo
- Momentos Flexo-Extensión: los momentos flectores de flexión provocan tensiones de tracción en las fibras posteriores del disco y compresión en las fibras anteriores. En la flexión, por tanto, la vértebra superior se desliza hacia delante, el espacio intervertebral disminuye en el borde anterior y el núcleo se desplaza hacia atrás de modo que se sitúa sobre las fibras posteriores del anillo, aumentando la tensión del mismo. En la extensión provocan el efecto contrario: la vértebra superior se desplaza hacia atrás, el espacio intervertebral disminuye hacia atrás y el núcleo se proyecta hacia delante, de modo que se desplaza hacia las fibras anteriores del anillo. En la inflexión lateral la vértebra superior se inclina hacia el lado de la inflexión,por lo que el núcleo se ve desplazado hacia el lado de la convexidad de la curva. En resumen,en la parte cóncava de la curva el disco estará sometido a compresión, presentado tendencia a protruir y expandirse radialmente, y en la parte convexa estará sometido a tracción y tendrá tendencia a contraerse.
- Torsión: originadas cuando el tronco gira sobre su eje longitudinal respecto a la pelvis. En este movimiento de rotación axial las fibras del anillo cuya oblicuidad se opone al sentido del movimiento de la rotación se tensan, y las fibras cuya oblicuidad es inversa se distienden. El núcleo está fuertemente comprimido y su tensión interna aumenta proporcionalmente con el grado de rotación.
- Cizallamiento: Está ligada al movimiento de flexión del tronco y es mayor cuanto mayor es la inclinación el núcleo se desplaza al lado opuesto de la misma. Durante las actividades de la vida diaria, el disco se carga de una manera compleja y normalmente se somete a una combinación de compresión, flexión y torsión.
¿Por Qué se Produce una Hernia Discal?
Las principales causas que originan una hernia discal son las siguientes:
- Por degeneración o envejecimiento articular, con formación de osteofitos vertebrales. No se conocen aún los mecanismos pero se han reportado la existencia de varios genes.
- Por microtraumatismos.
- Por un mecanismo repetitivo de flexión - extensión del tronco cargando mucho peso o de forma incorrecta (profesiones donde se exige grandes esfuerzos). Una continua presión sobre el disco hace que éste se vaya deteriorando.
- Por movimientos de rotación continuados en el tiempo (profesiones donde se está mucho tiempo sentado, realizando continuos cambios de dirección y sentido mediante sillas giratorias, impulsadas la mayor parte de las veces por los pies - efecto cizallamiento).
- Por exceso de peso y volumen corporal, acentuándose el riesgo con un abdomen voluminoso. Se produce entonces una presión excesiva en la parte posterior vertebral debido al acentuamiento de la curva lordótica lumbar (hiperlordosis).
- Atrofia de la musculatura paravertebral dorso lumbar y debilidad de la musculatura prevertebral (Grupo abdominal)
ESTADÍSTICAS
Entre el 12% y 40% de la población sufrirá a lo largo de su vida una
lumbalgia aguda de origen discal (dolor ciático). Entre el 80% y 90% no
requerirá más que dos o tres días iniciales de reposo y unas semanas de terapia
farmacológica, en las que se recomienda mantenerse activo. Transcurrido ese
plazo, el dolor remitirá espontáneamente.
En la actualidad no es posible establecer con seguridad la historia natural de la hernia discal, ya que todos los enfermos son tratados de alguna manera y hay que aceptar la posibilidad de que el tratamiento influya en el desarrollo de la enfermedad. Lo que conocemos no es propiamente la historia natural, sino la evolución influida por medios conservadores o quirúrgicos. Los estudios existentes nos dan una idea bastante uniforme sobre la evolución de la hernia discal y de la ciática, con una perspectiva de al menos 10 años de seguimiento.
Hay evidencia de que la hernia puede disminuir de tamaño o incluso desaparecer en el curso de pocos meses, incluso en los casos de hernia extruida o migratoria. Asimismo, puede disminuir el tamaño del prolapso discal. Se han propuesto hipótesis acerca de que la disminución de tamaño se produce por deshidratación del núcleo pulposo herniado.
En la actualidad no es posible establecer con seguridad la historia natural de la hernia discal, ya que todos los enfermos son tratados de alguna manera y hay que aceptar la posibilidad de que el tratamiento influya en el desarrollo de la enfermedad. Lo que conocemos no es propiamente la historia natural, sino la evolución influida por medios conservadores o quirúrgicos. Los estudios existentes nos dan una idea bastante uniforme sobre la evolución de la hernia discal y de la ciática, con una perspectiva de al menos 10 años de seguimiento.
Hay evidencia de que la hernia puede disminuir de tamaño o incluso desaparecer en el curso de pocos meses, incluso en los casos de hernia extruida o migratoria. Asimismo, puede disminuir el tamaño del prolapso discal. Se han propuesto hipótesis acerca de que la disminución de tamaño se produce por deshidratación del núcleo pulposo herniado.
Según los datos, con el tratamiento conservador de la
ciática hay mejoría en días o pocos meses, que además se mantiene en la gran
mayoría de casos. Para McCulloch, el 90 % de los pacientes que presentan hernia
discal mejoran con tratamiento conservador y solo del 2 al 4 % tienen
indicación quirúrgica. Él sugiere que en caso de ser necesaria la
cirugía, no se debe intervenir a los pacientes antes de las 6 semanas de
haberse establecido el dolor y nunca más tarde del tercer o cuarto o
mes.
No está establecido cuál es el
tratamiento conservador y Fisioterapéutico más
adecuado y tampoco está claro si cualquiera de los tratamientos
que se realizan
tienen una eficacia superior al placebo. La lista de medidas
terapéuticas es
enorme y es de sobra conocida por todos los especialistas, así
que carece de
sentido insistir sobre ellas. Si bien el tratamiento quirúrgico
cabria dividirlo
en dos tipos de cirugía: la abierta y la cerrada.
Con el tratamiento quirúrgico, en los 2 ó 3 primeros meses hay resultados satisfactorios en alrededor del 85% de casos. Con los años pueden aparecer recaídas, con lo cual los resultados a largo plazo son algo menos favorables.
Hay algunas indicaciones absolutas para la cirugía:
- síndrome de la cola de caballo,
- déficit motor muy acentuado y de comienzo reciente, y
- dolor intenso resistente al tratamiento médico.
En los dos primeros casos la
posibilidad de recuperación es mayor si la intervención se realiza de manera
precoz.
Además, hay otra serie de indicaciones relativas:
- persistencia del dolor intenso y de irradiación bien delimitada después de 3 meses,
- extrusión o migración del fragmento herniado y,
- estenosis del canal o del agujero de conjunción.
No hay que caer en la tentación de intervenir quirúrgicamente en casos de
déficit motor moderado o ligero, déficit sensitivo, cuando existan trastornos
psicógenos o problemas legales o en el caso del denominado prolapso (sin
verdadera hernia). Hay que asegurarse de que el dolor en la extremidad inferior es
realmente de origen discal (una verdadera radiculopatía), ya que un problema
lumbar puede asociarse a dolor referido de la propia columna, de la cadera o de
alguna otra estructura. En estos casos los síntomas no se limitan al dermatoma
correspondiente, sino que suelen ser difusos y poco precisos.
Sin embargo, hay
controversia en cuánto al tiempo que hay que esperar para ver si el proceso se
resuelve. Para unos el tiempo el límite está entre las seis y 12 semanas.
«Muchas hernias se reabsorben espontáneamente y mejoran».
Para otros
profesionales no consideran necesario que el enfermo se mortifique durante dos
o tres meses meses. En ocasiones no es necesario, "Si la hernia pinza el nervio
hay que intervenir".
"No tiene sentido cuando se trata de hernias grandes,
claramente visibles en una resonancia magnética".
Pero la misma validez diagnóstica de la imagen que ofrece la resonancia
magnética está en entredicho. Los estudios han revelado que cuando se somete a
la población sana a esta prueba se encuentran hernias discales que no producen
ningún síntoma. Esto ocurre en hasta un 30% de los menores de 40 años, en un 60%
entre los 40 y 60 y en el 95% con más de 60. Estas hernias discales silentes son
indistinguibles con respecto al tamaño, pero no en la localización de aquellos
pacientes que son intervenidos quirúrgicamente y en estos casos, se evocan
factores psicológicos y sociales como causa importante de la intensidad y
características del dolor lumbociático.
Weber encontró que el 60 % de los pacientes tratados quirúrgicamente
o no, estaban asintomáticos a los 10 años de evolución de su enfermedad,
si bien el alivio del dolor se produjo más tardíamente en los no
operados. La diferencia fundamental en estos 2 grupos radica en que los
operados tuvieron una buena evolución inicial, con un deterioro lento
posterior, igualándose los resultados evolutivos a largo plazo (más de 5
a), y el dolor se comportó entonces de forma igual.
Los problemas actuales más importantes son: cuándo operar, a que
paciente y qué técnica utilizar.
El mensaje es que la hernia de disco es, en su mayoría, una patología banal,
salvo que produzca dolor ciático persistente e intolerable o se acompañe de
procesos degenerativos asociados al envejecimiento.
¿Cuál es la actitud a adoptar en los casos de hernia recurrente?
Se entiende por
hernia recurrente la que, después de una discectomía, aparece en el mismo disco
y en el mismo lado que la anterior. Para considerar que se trata de una hernia
recurrente se exige que haya pasado algunos meses sin síntomas. Si los síntomas
persisten después de la intervención no se trata de una recidivas, sino de un
fracaso de la intervención. Hay escasa información sobre la evolución de las
hernias recurrentes. Los datos de la experiencia aconsejan la
siguiente actitud:
1) Tratamiento conservador durante unos cuatro meses.
2) Si persiste el dolor lumbociático en uno o dos meses no vale la pena continuar el tratamiento conservador.
3) Los resultados satisfactorios con un nuevo tratamiento quirúrgico oscilan entre 65 y el 85%
4) En general, los mejores resultados se obtienen en aquellos casos en que la respuesta a la primera intervención fue más satisfactoria y cuando se trata de hernias de grandes o mediano tamaño. Por el contrario, el resultado de espliego cuando hay fibrosis y hernias de pequeño tamaño.
5) Los resultados son menos satisfactorios cuando el intervalo entre la primera y la nueva intervención es menor de 1 año.
Conclusiones
1) Tratamiento conservador durante unos cuatro meses.
2) Si persiste el dolor lumbociático en uno o dos meses no vale la pena continuar el tratamiento conservador.
3) Los resultados satisfactorios con un nuevo tratamiento quirúrgico oscilan entre 65 y el 85%
4) En general, los mejores resultados se obtienen en aquellos casos en que la respuesta a la primera intervención fue más satisfactoria y cuando se trata de hernias de grandes o mediano tamaño. Por el contrario, el resultado de espliego cuando hay fibrosis y hernias de pequeño tamaño.
5) Los resultados son menos satisfactorios cuando el intervalo entre la primera y la nueva intervención es menor de 1 año.
Conclusiones
Fisura, protusión y hernia discal
La fisura discal consiste en el desgarro de la envuelta fibrosa
(ánulus) del disco. La forma más típica es la fisura radial, en la que el
desgarro es perpendicular a la dirección de las fibras.
La protrusión discal consiste en la deformación de la envuelta fibrosa
por el impacto del material gelatinoso del núcleo pulposo contra ella.
Si la envuelta llega a romperse y parte del núcleo pulposo sale fuera de la
envuelta, se diagnostica una hernia discal.

Patogenia
El mecanismo de producción de la hernia discal es idéntico a los procesos de
degeneración fisiológica del disco por la edad pero de una forma más acelerada.
Fases de desarrollo:
Fases de desarrollo:
- Fase de degeneración nuclear
- Núcleo pulposo: es el primero que degenera: hay inversión de la relación CS/QS. baja CS y crecimiento de la colágena que se agrupa en fragmentos sueltos en la periferia del núcleo. Debido a esto hay una pérdida de la elasticidad.
- Ánulus fibroso: hay una rotura del colágeno más proximal al núcleo, en la parte posterior, lo que origina la formación de un túnel por donde discurrirá el núcleo.
- Fase de desplazamiento. Ante una flexión hay una disminución de volumen entre los somas vertebrales, con lo que aparece una presión positiva que empuja hacia atrás a la masa degenerada de el núcleo pulposo, de forma que la última barrera que queda es el ligamento vertebral común posterior, originando una hernia discal. El núcleo pulposo ya no vuelve a su lugar, porque la presión positiva del espacio intervertebral es demasiado grande para permitir la reducción. Además cualquier mecanismo que modifique la presión intervertebral variará la protusión del núcleo. La tos y los esfuerzos aumentar esta presión, de modo que aumenta la protusión, mientras que la relajación muscular disminuirá la presión, por lo que no habrá una presión suficiente para completar la lesión expulsiva, de modo que el núcleo volverá a su lugar.
- Protusión. El material discal emigra hacia la cavidad espinal de varias formas:
- Protusión lateral. Es la más frecuente. El material discal emigra por un lado de ligamento vertebral posterior. Lo más lógico sería pensar que debido a la compresión se producirá el dolor, pero se ha demostrado experimentalmente que esto es insuficiente. Lo que realmente produce dolor es la inflamación y junto a ella la infiltración de la raíz hasta acabar destruyéndola. Las manifestaciones aparecen en una sola raíz ya que es una afección monorradicular.
- Protusión central . Es más rara pero posible que el material nuclear es expulsado a través de una porción central del ánulus quedando contenido en el ligamentos vertebral posterior pudiendo ocurrir que el ligamento siga indemne, y el fragmento emigre hacia la porción lateral, o que ante un esfuerzo violento se rompa el ligamento y el material nuclear salga al canal raquídeo. Los síntomas son polirradiculares.
- Intraforaminal. La masa herniada llega hasta el agujero de conjunción. El núcleo desgarrado en pequeños trozos, comprime la raíz en el mismo agujero.
- Hernia discal a doble nivel. En el de 10-20% de los enfermos hay lesión discal en dos niveles diferentes. Generalmente cuando hay dos hernias las tiene en discos consecutivos.
- Hernia discal bilateral. Ocasionará un síndrome monorradicular bilateral.
- Extrusión masiva. En un esfuerzo físico violento de flexión busca, se expulsa a presión el disco y se pone en contacto con la duramadre. Puede dar bloqueos en las mielografías, y clínicamente un síndrome de hemisección medular. Generalmente las raíces afectadas son L1-L2, lo que originará en síndrome de la cola de caballo o cauda equina, que une manifestaciones parapléjicas a déficit esfinteriano, por lo que es una urgencia quirúrgica.
- Fase final o de fibrosis. Se inicia cuando aparecen los procesos reparadores:
Mientras que duran los procesos inflamatorio y los de cicatrización continúan las manifestaciones dolorosas locales. Pero una vez se llega a la fibrosis completa (se funden los dos platillos vertebrales), que suele ocurrir a los dos años cesa el dolor.
- Ánulus, en las anteriores fases degenerativas queda surcado de fenestraciones y fisuras radiales, mientras que las placas cartilaginosas sufren un proceso de fibrilación con pérdida de sustancias. A través de estos defectos, el tejido de granulación se infiltra en el espacio discal hasta llegar a reemplazar completamente el disco.
- Núcleo pulposo: la degradación de los polisacáridos continúa en los fragmentos nucleares no prolapsados hasta que todo el tejido nuclear ha perdido su hidrofilia y se fibrosa. Durante esta fase final, los últimos fragmentos nucleares pueden todavía prolapsarse, hasta que la fibrosis completa haga definitivamente estable al disco.
Manifestaciones clínicas
El lumbago o el dolor de cuello pueden sentirse muy diferentes. Puede
sentirse como un hormigueo leve, dolor sordo o una sensación de ardor o
pulsátil. En algunos casos, el dolor es tan intenso que uno es incapaz
de moverse. También puede presentarse entumecimiento.
El dolor ocurre con mayor frecuencia en un lado del cuerpo.
El dolor, el entumecimiento o la debilidad con frecuencia desaparecerán o mejorarán mucho durante un período de semanas a meses.
Pueden haber hernias discales que cursen con dolor y/o déficit neurológico.
DOLOR
Son las más valoradas subjetivamente por el paciente.
El dolor ocurre con mayor frecuencia en un lado del cuerpo.
- Con una hernia de disco en la región lumbar, usted puede tener dolor punzante en una parte de la pierna, la cadera o los glúteos, y entumecimiento en otras partes. Usted también puede experimentar sensaciones en la parte posterior de la pantorrilla o la planta del pie. La misma pierna también puede sentirse débil.
- Con una hernia de disco en su cuello, usted puede tener dolor al mover el cuello, dolor profundo cerca o por encima del omóplato o dolor que se irradia a la parte superior del brazo, al antebrazo o, en raras ocasiones, a los dedos. También se puede presentar dolor a lo largo del hombro, el codo, el antebrazo y los dedos de la mano.
- Después de estar de pie o estar sentado.
- Por la noche.
- Al estornudar, toser o reírse.
- Al doblarse hacia atrás o caminar más de unas cuantas yardas.
El dolor, el entumecimiento o la debilidad con frecuencia desaparecerán o mejorarán mucho durante un período de semanas a meses.
Pueden haber hernias discales que cursen con dolor y/o déficit neurológico.
DOLOR
Son las más valoradas subjetivamente por el paciente.
Hay dos tipos:
- Dolor escleratógeno: se debe a la ruptura de las estructuras posteriores, recordemos que las estructuras paralelas al disco son inervadas por el nervio sinus vertebral. Es un dolor profundo, sordo, que cambia de un día para otro, se modifica por el clima y con la postura, y se irradia hacia las zonas de igual origen embrionario. Tiene una localización imprecisa. Se puede acompañar de correlato vegetativo (náuseas, vómitos disminución de la presión arterial, etc.).
- Dolor dermatógeno: debido a la protusión discal se comprime una raíz o varias, originando el dolor. Es irradiado a la zona de la raíz, muy bien delimitado a la zona de matojos la correspondiente es un dolor continuo, que no cambia con la postura ni con el clima.
DÉFICITS NEUROLÓGICOS
- Alteraciones sensitivas. Disestesias, parestesias, etc.
- Alteraciones motoras. Impotencia funcional de los músculos, o sea paresias o parálisis.
Recordando la neurología, para que aparezca un síndrome de neurona motora
inferior es preciso que estén afectadas la raíz superior e inferior a la que
corresponde a la hernia, o que se trate de una raíz cuyas fibras van a inervar
fundamentalmente a un músculo pequeño.
FORMAS CLÍNICAS
Antes de entrar en ellas hay que hacer unas consideraciones:
Los procesos degenerativos se correlacionan con la clínica de forma que ésta se puede presentar de distinta forma, dependiendo del período de degeneración y de la idiosincrasia de cada sujeto, lo cual determina que un período de degeneración destaque más que otro.
La degeneración comienza por la ruptura de la parte posterior del ánulus, con lo que se origina el dolor escleratógeno. El túnel labrado en el ánulus lo usa el núcleo degenerado para escapar del espacio intervertebral y comprimir la raíz, con lo que se origina el dolor dermatógeno. Cuando la compresión alcance niveles severos, aparecerán los déficits neurológicos.
El filme de la hernia discal no tratada es la fibrosis completa de los platillos discales, es decir aparecerá entonces una artrosis.
La clínica cursa a brotes, ya que hay procesos que se desarrollan en paralelo a la hernia, por la injuria que esto supone sobre las estructuras y los mecanismos defensivos de las mismas:
Los procesos degenerativos se correlacionan con la clínica de forma que ésta se puede presentar de distinta forma, dependiendo del período de degeneración y de la idiosincrasia de cada sujeto, lo cual determina que un período de degeneración destaque más que otro.
La degeneración comienza por la ruptura de la parte posterior del ánulus, con lo que se origina el dolor escleratógeno. El túnel labrado en el ánulus lo usa el núcleo degenerado para escapar del espacio intervertebral y comprimir la raíz, con lo que se origina el dolor dermatógeno. Cuando la compresión alcance niveles severos, aparecerán los déficits neurológicos.
El filme de la hernia discal no tratada es la fibrosis completa de los platillos discales, es decir aparecerá entonces una artrosis.
La clínica cursa a brotes, ya que hay procesos que se desarrollan en paralelo a la hernia, por la injuria que esto supone sobre las estructuras y los mecanismos defensivos de las mismas:
- Edema local, con lo que se aumenta la compresión.
- variaciones en la relación protusión-raíz, no es igual que comprima toda la raíz o parte de ella.
- Adaptamiento de la raíz a la compresión.
- Supuesto alargamiento de la raíz.
- Adherencias nerviosas.
Con estos tres últimos supuestos disminuiría la clínica.
Hay que destacar el hecho de que el paciente asocia frecuentemente el inicio de los síntomas con un traumatismo (al agacharse, al intentar levantar un peso, etc.), cuya intensidad suele depender de la edad del sujeto. Esto solo es posible en jóvenes con un fuerte traumatismo y afectaría a niveles superiores a L3-L4.
Hay que destacar el hecho de que el paciente asocia frecuentemente el inicio de los síntomas con un traumatismo (al agacharse, al intentar levantar un peso, etc.), cuya intensidad suele depender de la edad del sujeto. Esto solo es posible en jóvenes con un fuerte traumatismo y afectaría a niveles superiores a L3-L4.
 |
Lumbago crónico. Dolor no muy intenso en la zona baja de la espalda. Es de tipo escleratógeno. En este cuadro no hay todavía hernia discal y suele coincidir con una fase de degeneración precoz del núcleo o en las últimas fases, cuando los procesos reparadores no bastan para estabilizar el segmento afecto. No hay déficits neurológicos. |
 |
Lumbago agudo o lumbalgias súbita. Hay un fuerte dolor, muy difícil de explorar, por la no cooperación del paciente, el cual adopta la postura fetal, juntó a un fuerte espasmo muscular. Se debe a que ante el una flexión el núcleo sale y queda emparedado entre dos vértebras, posteriormente puede variar el dolor, cuando salga al canal raquídeo. |
 |
Dolor ciático con o sin dolor lumbar. Aparece dolor en el trayecto del nervio ciático. Es de tipo dermatógeno, se debe a la compresión de las raíces. Tiene un inicio brusco, y además no calma con el reposo, y aumenta extraordinariamente al realizar la maniobra de Valsalva. Si la salida del disco es brusca, habrá un dolor escleratógeno (lumbalgias), por ruptura de las fibras del ánulus. Aunque este dolor también puede aparecer de forma progresiva y gradual. En el dolor ciático sin lumbalgias, la cadera y la rodilla están semiflexionadas, para prevenir tracciones anormales sobre la raíz. La espalda puede no doler y sus movimientos serán libres; a veces el dolor ciático desaparece bruscamente, pero persiste el déficit sensitivo y motor. La ciatalgia y lumbalgia, puede ser de igual intensidad o diferentes, predominando entonces un síndrome dolorosos sobre el otro. |
 |
Síndrome de la cola de caballo. Se debe a una comprensión por extrusión masiva. Una flexión súbita del raquis lumbar, puede producir una hernia masiva en un disco afectado, de tal forma que comprometa a toda la cola de caballo, ocasionando una paraplejia más una pérdida de la función esfinteriana. Se considera una urgencia quirúrgica, ya que hay que descomprimir cuanto antes para evitar lesiones irreversibles. |
 |
Claudicación intermitente. Cuando una configuración estenótica del canal es comprometida por una protusión aguda o crónica, aparecerá un dolor en la cara posterior de los muslos y pantorrilla, que aumenta con el ejercicio y con la marcha. No hay afectación vascular periférica, que siempre es el diagnóstico diferencial que se nos plantea |
Exploración clínica
Está encaminada a:
- Verificar si hay patología discal.
- Verificar si existe comprensión de la raíz.
- Detectar el nivel de la lesión.
VERIFICAR LA PATOLOGÍA DISCAL
- INSPECCIÓN:
- Postura.
- En el lumbago crónico no está alterada.
- En el lumbago agudo adopta la posición fetal.
- En la ciatalgia aparece:- Raquis envarado.
- Semiflexión de la cadera.
- Semiflexión de la rodilla.
- Dorsiflexión del pie.
- Escoliosis reactiva del raquis, que puede ser al lado de la bernia, o al lado contrario
- Marcha
Se le obliga a que deambule:
- Con los talones, dará dolor de compresión radicular ya que estira el ciático.
- De puntillas, para hacerlo se precisa la acción del tríceps sural, que depende de S1 - Movilidad del raquis.
-Generalmente se le obliga al enfermo a realizar movimientos de flexo-extensión. En la ciatalgia, al flexionar el raquis, lo hace por la cadera, por lo que realmente no flexiona la columna.
-Signo de KEMP, en la ciatalgia realizaremos la hiperextensión y la lateralización del raquis enfermo, con lo que aumentará el dolor. Con estas maniobras, lo que pretendemos es que aumente la presión del líquido cefalorraquídeo. Tiene además multitud de variantes, como poner al paciente de puntillas y dejarse caer sobre los talones bruscamente.
- Postura.
- PALPACIÓN
Para valorar la contractura o no de la musculatura retrosomática - PERCUSIÓN
En las apófisis espinosas, producirán dolor en aquellas que correspondan a la vértebra conflictiva. En el recorrido del ciático aparecen los puntos de Valeix: Al presionar sobre ellos aparece dolor y parestesias.
VERIFICAR SI HAY
COMPRESIÓN RADICULAR
- Prueba de Naffziger
- Maniobra de Valsalva
- Maniobra de Lasègue
- maniobra de Bragard
- maniobra de Kernig
- maniobra de Lasègue invertida
AVERIGUAR EL NIVEL DE LA LESIÓN
- Siguiendo los dermatomos correspondientes
- Explorando la potencia muscular
- Explorando los reflejos
- reflejo rotuliano, dependen de L4 fundamentalmente
- reflejo aquíleo, depende de S 1 fundamentalmente
- reflejo de los flexores de los dedos de los pies, depende de S1-S2 fundamentalmente
No debemos basar la localización de la hernia en la exploración física que
luego nos sirva de base para proceder al tratamiento quirúrgico, ya que puede
ser que sea una hernia emigrada, es decir que el material nuclear se expulsó a
al canal raquídeo y que puede estar desplazado en otro nivel diferente del disco
que originó la hernia.
Síndromes de Segmentos Específicos.
S 1: El dolor y los síntomas
sensoriales se irradian por la parte posterior del muslo y pantorrilla
hasta el aspecto lateral del tobillo y pie. Hay debilidad o abolición de
los movimientos de flexión e inversión del pie y puede haber atrofia de
los gastrocnemios con disminución o abolición del reflejo aquiliano.
L 5: La irradiación del dolor es muy parecida al de la raíz anterior pero los trastornos de sensibilidad son en la parte lateral de la pantorrilla, en el dorso del pie y el primer dedo. Hay debilidad del músculo extensor largo o menos común debilidad a la dorsiflexión del pie, puede estar afectada la eversión del pie y usualmente los reflejos están intactos, sin embargo se pueden afectar el reflejo aquiliano por la inervación compartida o por compresión de múltiples raíces a nivel de la cauda equina.
L 4 : El dolor se irradia por la parte anterior del muslo y media de la pantorrilla, los pacientes se quejan que les falla la rodilla de ese lado, hay debilidad para la extensión de la rodilla y menos frecuente para la aducción del muslo. Hay trastornos sensoriales en la cara interna de la pantorrilla y frecuentemente está abolido el reflejo patelar.
L 1, L 2, L3 : Estos niveles son menos afectados, el dolor y los trastornos sensoriales son el en área de la ingle cuando son las raíces L1 y L2 y en la parte anterior del muslo cuando es L3. Se produce debilidad del músculo Psoas y puede estar disminuido el reflejo patelar.
L 5: La irradiación del dolor es muy parecida al de la raíz anterior pero los trastornos de sensibilidad son en la parte lateral de la pantorrilla, en el dorso del pie y el primer dedo. Hay debilidad del músculo extensor largo o menos común debilidad a la dorsiflexión del pie, puede estar afectada la eversión del pie y usualmente los reflejos están intactos, sin embargo se pueden afectar el reflejo aquiliano por la inervación compartida o por compresión de múltiples raíces a nivel de la cauda equina.
L 4 : El dolor se irradia por la parte anterior del muslo y media de la pantorrilla, los pacientes se quejan que les falla la rodilla de ese lado, hay debilidad para la extensión de la rodilla y menos frecuente para la aducción del muslo. Hay trastornos sensoriales en la cara interna de la pantorrilla y frecuentemente está abolido el reflejo patelar.
L 1, L 2, L3 : Estos niveles son menos afectados, el dolor y los trastornos sensoriales son el en área de la ingle cuando son las raíces L1 y L2 y en la parte anterior del muslo cuando es L3. Se produce debilidad del músculo Psoas y puede estar disminuido el reflejo patelar.
Manifestación
|
Nivel de la hernia Discal
|
||
L3-L4
|
L4-L5
|
L5-S1
|
|
Raíz Comprimida
|
L4
|
L5
|
S1
|
Debilidad
|
cuadriceps, tibia anterior
|
extensión del dedo gordo
|
flexión del tobillo
|
Reflejo alterado
|
rotuliano
|
no significativa (¿tibial posterior?)
|
aquíleo
|
Pérdida Sensorial
|
parte interna de la
pierna y del pie
|
disminuye la fuerza del extensor propio del primer dedo
|
lado externo del pie y talón asta el 5º dedo
|
Distribución del Dolor
|
parte delantera muslo
|
parte trasera muslo
|
parte trasera muslo, lateral pantorrilla
|
| Porcentaje | 4% | 48% | 48% |
Nervios y principales raíces que inervan a los
músculos del miembro inferior
(La lista que se da a continuación no incluye todos los músculos inervados por estos nervios, sólo los que se exploran más comúnmente, clínica o eléctricamente, por orden de inervación.) |
||||||||||||||||||||||||||||||||||
| N. Crural |
|
|
||||||||||||||||||||||||||||||||
| N. Obturador |
|
|
||||||||||||||||||||||||||||||||
| N. Glúteo Superior |
|
|
||||||||||||||||||||||||||||||||
| N. Glúteo Inferior |
|
|
||||||||||||||||||||||||||||||||
| N. Ciático y Tibial |
|
|
||||||||||||||||||||||||||||||||
| N. Ciático y Peroneo Común |
|
|
||||||||||||||||||||||||||||||||
Como Evitar una Hernia Discal
Para evitar Hernias Discales es importante tener una postura adecuada a la hora de levantar Cargas y evitar movimientos Bruscos.
Postura correcta para levantar peso:
* Acércate a la carga
* Busca el equilibrio separando los pies y poniendo uno ligeramente adelantado al otro.

* Asegura un buen agarre en las manos con la palma de la mano y la base de los dedos (y no con la punta de los dedos).
* Mantén la columna vertebral recta y alineada, Dobla las rodillas y baja ligeramente la cabeza la fuerza de compresión sobre el núcleo en una mala postura puede ser hasta de 300Kg.
* Con la carga en las manos NO GIRES LA ESPALDA! es mejor que gires todo el cuerpo moviendo los pies y aún
mejor que te orientes correctamente antes de levantar la carga si
puedes.
* Utiliza la fuerza de las piernas para levantar los objetos y no la de los brazos, intenta mantener los brazos estirados.
Para prevenir los riesgos
vinculados a la actividad física es necesario adaptar las
características del puesto, de la tarea y del entorno a las
características de los trabajadores o personas en acción. Este es el objetivo de la ergonomía; y si tomas en cuenta los recaudos que te hemos enseñado, tu cuerpo te lo agradecerá…
RECOMENDACIONES AL POSTOPERATORIO DE HERNIA DISCAL
Por: Hospital Universitario Ramón y Carvajal Madrid










Muy buen artículo. Me resultó útil para "no olvidarme nada" y como apoyo a la explicación al paciente.
ResponderEliminarme aclaró muchísimo y me ayudó a conocer en forma práctica la patología de mi columna!.
ResponderEliminarExcelente, muy claro y preciso!! Gracias!
ResponderEliminarMuchas gracias por la información, esta muy bien, aclaro mis dudas, mi madre esta con problemas en la columna.
ResponderEliminarExcelente post fisioterapeutas barcelona
ResponderEliminar